Prothèse totale de Hanche : l’intervention, la rééducation et les complications
Qu’est-ce qu’une prothèse totale de la hanche ?
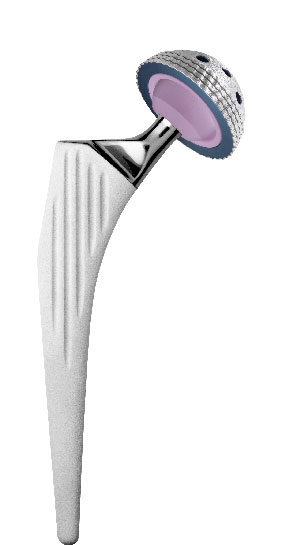
Il s’agit d’un implant composé de trois éléments :
- Une tige fémorale qui est impactée dans le fut fémoral et non cimentée (non collée),
- Une cupule impactée au niveau du cotyle (cavité
naturelle du bassin dans laquelle la tète fémorale s’articule et non cimentée, - Entre ces deux pièces, une tète fémorale
qui s’articule avec la cupule et composée
en métal ou en céramique d’alumine.
Pourquoi une Prothèse ?
L’indication est posée devant une usure de l’articulation de la hanche, qu’elle soit due à un rhumatisme inflammatoire, à une destruction après fracture ou à une coxarthrose ce qui est le cas le plus fréquent.
Le but de l’intervention est de maintenir et d’améliorer la qualité de vie en diminuant les douleurs et en supprimant la canne.
Consultation
Centre de Chirurgie Orthopédique du Beaujolais
09 70 75 55 18
120, Ancienne Route de Beaujeu
69400 Arnas
Chez qui ?
Actuellement, il n’y a pas de limite d’âge à la pose d’une prothèse totale de hanche.
Elle peut être proposée à un jeune de 20 ans dont la hanche est détruite ou à un sujet de 90 ans à condition qu’il soit en bon état général.
Quelles sont les limites de la prothèse ?
L’usure de la prothèse doit être toujours présente à l’esprit, C’est pourquoi, il est nécessaire de faire prendre conscience lors de la consultation à une personne obèse que le surpoids accélère l’usure à moyen et a long terme. L’hyperactivité diminuera également la longévité de la prothèse, les patients qui réalisent des activités physiques ou sportives useront plus vite leurs implants qu’un patient plus sédentaire.
La consultation préanesthésique
La consultation d’anesthésie pré-opératoire est obligatoire. Le médecin anesthésiste juge de l’état du patient, demande des examens pré-opératoires et décide du mode d’anesthésie générale ou loco-régionale (rachi-anesthésie).
Faut-il procéder à une transfusion sanguine ?
La transfusion sanguine est devenue exceptionnelle. Un récupérateur de sang est utilisé pendant l’intervention (Cell Saver) qui permet d’éviter une perte sanguine trop importante en restransfusant le sang qui est aspiré dans la plaie opératoire.
Votre séjour à la clinique
Le séjour dure en moyenne 72 heures, l’intervention peut-être également réalisée en ambulatoire en fonction de votre état général, votre demande, les caractéristiques de votre habitation (escaliers..). Vous entrerez à la clinique le plus souvent la veille afin de pouvoir avoir une consultation de votre chirurgien et de l’anesthésiste qui vous endormira. La reprise de la marche en appui est réalisée le jour même de votre intervention, la marche dans les escaliers le plus souvent à 72 heures ce qui donne le « feu vert » à votre retour à domicile. Il n’est pas nécessaire, sauf dans de rares cas, d’envisager un départ en centre de rééducation ou de convalescence.
L’intervention chirurgicale
Cette intervention dure environ 1 heure, le patient est installé en décubitus latéral (sur le côté), la voie d’abord est antérieure (par l’avant) et latérale, et après l’acte chirurgical il reste environ 1 heure à 2 heures en salle de réveil pour surveillance avant son retour dans la chambre.
Les suites postopératoires
Le patient reste perfusé jusqu’au lendemain matin, durant cette période, des antibiotiques sont administrés par voie intra-veineuse pendant 24 heures selon le protocole du CLIN.
Tout est fait pour atténuer la douleur. Il faut cependant savoir que la douleur durera 24 à 48 heures et sera diminuée par la prise d’antalgiques voire par des morphiniques.
La réalisation d’infiltration d’anesthésique locale et d’anti-inflammatoire dans les tissus péri-articulaire durant l’intervention par le chirurgien diminue les douleurs d’environ 80%.
Des anticoagulants sont administrés par piqûres pendant le séjour et pendant le mois qui suit le départ de la polyclinique.
Le port de bas de contention sont nécessaires durant un mois (jour et nuit), attention pas des chaussettes.
Une rééducation par un kinésithérapeute est entreprise avant et pendant l’hospitalisation ainsi que dans les jours qui suivent l’intervention.
La durée d’hospitalisation dans le service de chirurgie et d’environ trois à cinq jours puis la rééducation est poursuivie.
L’appui et le levé sont autorisés le jour de l’intervention.
Un arrêt de travail de trois mois sera nécessaire pour les patients qui sont en activité professionnelle.
Les risques opératoires
Des complications sont toujours possibles et surviennent dans 5% des cas.
Une thrombo-phlébite
Elle peut survenir malgré la prescription d’un traitement préventif par anticoagulant, elle nécessite alors un traitement spécifique pour prévenir de l’embolie pulmonaire qui reste une complication grave parfois mortelle.
La fracture des matériaux
Cela concerne en particulier les matériaux en céramique d’alumine (matériel utilisé pour le frottement de la tête dans |’insert du cotyle) et représente un risque d’environ 0.1% à 4%, ce qui impose parfois simplement le changement du couple de friction ou l’ablation de toute la prothèse lorsque le cône prothétique de la tige fémorale sont endommagées.
L’inégalité de longueur des membres inférieurs
Celle-ci peut avoir un caractère gênant surtout en cas de rallongement du membre. Une analyse minutieuse des radiographies pré-opératoires permettent de diminuer ce risque.
La paralysie du nerf sciatique
C’est une complication exceptionnelle surtout dans les cas de prothèses posées par voie antérieure, elle est souvent liée à une torsion du nerf durant l’intervention. Cela peut laisser des séquelles invalidantes (paralysie du pied, des releveurs, gène pour marcher, troubles sensitifs).
Le descellement des pièces prothétiques
Il est souvent lié à une usure et à des prothèses
anciennes, ce descellement nécessite le plus souvent le changement de l’intégralité de la prothèse. « Un descellement précoce peut-être un point d’appel à une infection péri-prothétique.
La persistance de douleurs post-opératoires ou de résultat décevant
Il s’agit de rares cas d’insuffisance musculaire. En cas de douleurs persistantes, des examens pourront être demandés.
La luxation de la prothèse (déboîtement de la prothèse)
Elle nécessite une remise en place de la prothèse sous anesthésie générale.
Ce type de complication est devenue très rare (moins de 1% des cas), la prévention est réalisée par des recommandations faites par le kinésithérapeute lors du séjour à la polyclinique. La luxation de prothèse est actuellement exceptionnelle grâce à l’utilisation de prothèses à double mobilité.

L’infection de la prothèse (à staphylocoque doré ou à d’autres bactéries)
Celle-ci est très rare mais très grave malgré le traitement par antibiotique. Elle est beaucoup plus fréquente chez les patients en excès pondéral et elle est majorée par l’existence d’un diabète ou par le tabagisme. L’infection est souvent superficielle et nécessite dans ce cas un lavage simple de la cicatrice ou de l’articulation et un traitement antibiotique prolongé de plusieurs mois par voie intra-veineuse. Cependant, dans certains cas, une ré-intervention avec ablation de la prothèse est nécessaire.
C’est la raison pour laquelle nous prenons d’importantes précautions pour réduire au maximum le risque d’infection et nous vous demandons une hygiène irréprochable et en particulier l’arrêt du tabac, des précautions pré-opératoires avec une consultation chez votre chirurgien dentiste, une analyse d’urine pour détecter la moindre source d’infection et une analyse des fosses nasales.
Une douche bétadinée vous sera demandée la veille de l’intervention ainsi que le matin même au plus près de l’acte chirurgical.
Comment vit-on avec une prothèse totale de la hanche ?
Quel est le délai pour obtenir un résultat définitif ?
Il faut plusieurs mois pour tirer tout le bénéfice de l’intervention. La reprise de l’activité doit s’effectuer de façon harmonieuse et progressive au cours des deux mois qui suivent l’intervention. Peu à peu, la personne va acquérir la majorité de députés bénéfices que peut apporter une prothèse de hanche. En pratique, il faut six à douze mois pour obtenir un résultat optimum après une intervention sur le membre inférieur.
Peut-on vivre normalement avec une prothèse ?
Il est possible de vivre normalement avec sa prothèse dans des conditions habituelles d’activité quotidienne. Les conseils : tenir compte de son âge et de ses capacités physiques avant l’intervention.
Peut-on pratiquer un sport ?
La reprise de sport après une prothèse de hanche est possible, tout dépend de l’âge, de l’état de santé du sport pratiqué, du niveau technique pré-opératoire et des capacités physiques avant l’intervention (il n’est pas question d’apprendre à faire du ski après une prothèse). Il faut toutefois être plus modéré dans sa pratique et pondérer ses passions : une hanche prothétique est plus fragile qu’une hanche normale, le risque principal est la fracture non pas de la prothèse mais des structures osseuses autour de la prothèse (fémur). Une personne ayant bénéficié de la mise en place d’une prothèse peut courir, faire du vélo, du ski, nager etc… à condition d’avoir déjà pratiqué ses activités avant l’intervention. Évitez celle qui soumettent la prothèse a trop de contraintes comme les sports de contact (judos, karaté, sports d’équipes, saut en parachute etc.). A conseiller plutôt : la natation, la marche, le golf, le vélo, en gardant bien sûr une certaine mesure.
Peut-on conduire sa voiture après l’intervention ?
Il est nécessaire d’attendre un mois à nouveau pour pouvoir conduire sa voiture. D’une part en montant ou en sortant du véhicule ont risque d’effectuer des mouvements qui peuvent favoriser la survenue de douleur ou d’un déboîtement de sa prothèse. D’autre part la douleur et le manque de force et de sensations rendent la conduite automobile dangereuse. En revanche au bout d’un mois il est envisageable de voyager comme passager en faisant attention à éviter les mouvements forcés lors de l’entrée et la sortie du véhicule.
Peut-on partir en voyage ?
Dans la majorité des cas il n’y a pas de précaution particulière pour voyager. Indispensable : souscrire une bonne assurance incluant le rapatriement sanitaire en cas de problème. Il est d’autre part conseiller de se munir des coordonnées de son chirurgien. En cas de déplacement dans un pays lointain dans le système de santé rudimentaire, consultez votre médecin un mois auparavant pour faire le point.
À savoir : les portiques de détection des aéroports décèlent l’acier de la prothèse. Prévoyez dans ce cas une attestation de votre chirurgien ou un certificat médical pour justifier le port d’un matériel métallique.
Doit-on suivre un régime alimentaire particulier ?
Il faut surveiller votre poids, l’obésité étant l’ennemi des prothèses de hanche. Un régime alimentaire varié et équilibré associée une activité physique régulière et dans tous les cas conseillés.
Les risques liés au port de la prothèse
Attention à certains mouvements trop extrêmes pouvant entraîner le déboîtement et luxation : éviter les mouvements forcés ou de trop grande amplitude sur l’articulation. Les infections sur prothèse peuvent survenir à partir d’un foyer infectieux mal soigné : panaris, ongle incarné infection de la sphère O.R.L. (angine, sinusite etc.) bronchites, infection urinaire, infection digestive. N’hésitez pas à consulter rapidement votre médecin traitant ou votre chirurgien en cas d’infection, pour un examen et une éventuelle prescription d’antibiotiques. Enfin les chutes sont potentiellement plus dangereuses avec une prothèse : une fracture du fémur par exemple sera plus compliquée à soigner.
La longévité de la prothèse
La longévité moyenne actuelle est d’environ 20 ans.
Plus on avance dans le temps et plus l’usure et le risque de descellement sont grands. La surveillance du degré d’usure et du descellement est donc indispensable. Des radiographies de la hanche pratiquées à un an puis tous les cinq ans sont nécessaires pour permettre de mesurer ce risque, ces visites et ce suivi sont donc très importantes.
L’usure de la pièce en polyéthylène peut nécessiter son remplacement : on remplace alors l’insert en polyéthylène sans toucher au reste de la prothèse ce qui facilite les suites opératoires.
Lorsque la prothèse est très usée le changement complet nécessaire l’intervention est plus longue et donc plus risquée.
